Математическая морфология.
Электронный математический и медико-биологический
журнал. - Т. 7. -
Вып. 4. - 2008. - URL:
http://www.smolensk.ru/user/sgma/MMORPH/TITL.HTМ
http://www.smolensk.ru/user/sgma/MMORPH/N-20-html/TITL-20.htm
http://www.smolensk.ru/user/sgma/MMORPH/N-20-html/cont.htm
УДК
502.084
О ЕДИНОМ ИНФОРМАЦИОННОМ ПРОСТРАНСТВЕ ЗДРАВООХРАНЕНИЯ
Ó 2008 г. Блюм В. С.1,
Заболотский В. П.2
(0001-BlumVS-ММ-v07.doc)
(0001-BlumVS-ММ-v07.pdf)
Определяющим процессом в системе охраны здоровья является взаимодействие
врача и пациента. В качестве основы единого подхода к информатизации
здравоохранения предлагается современная GRID технология, которая
заключается в создании Web и Grid
сервисов, обеспечивающих информационную поддержку взаимодействия врача и
пациента и интегрирование соответствующих данных. Формируемая в результате
взаимодействия сумма распределенных данных необходима и достаточна для решения
большинства информационных задач здравоохранения. Подход опирается на принципы
иммунокомпьютинга и основан на целенаправленном формировании индивидуальных
сетевых информационных ресурсов для каждого гражданина России, потенциального
клиента системы здравоохранения, и каждого лицензированного врача. Предложена
базовая структура персональных сетевых ресурсов врача и пациента. Рассмотрен
порядок поэтапного внедрения персональных сетевых ресурсов. Выполнена оценка
затрат на первый этап внедрения информационной сети. Предложена математическая
модель информатизации здравоохранения и методика оценки результатов информатизации.
—
Библ.
7 назв.
Ключевые слова: информатизация
здравоохранения, иммунокомпьютинг.
1. Введение
По данным Госкомстата
в 2007 году численность населения России составила 142,2 млн. человек.
Состояние здоровья населения
России на основе статистических данных за 2007 год (http://www.gks.ru/)
можно охарактеризовать параметрами приведенными в таблице 1.
Таблица 1
Общие показатели здоровья нации (Россия)
|
№ п/п |
Наименование характеристики |
Значение характеристики |
|
1 |
Общая
рождаемость |
1,61 млн. чел |
|
2 |
Общая
смертность |
2,09 млн. чел |
|
3 |
Ожидаемая
продолжительность жизни |
67,6 лет |
|
4 |
мужчин |
61 год |
|
5 |
женщин |
73 года |
|
6 |
Все
болезни (зарегистрировано
больных с диагнозом, установленным впервые в жизни)) |
108,8 млн |
|
7 |
Регистрируемых
заболеваний |
200 млн. |
|
|
из
них |
|
|
|
болезни органов дыхания |
52 млн. |
|
|
болезни системы кровообращения |
22 млн. |
|
|
болезни органов пищеварения |
16 млн. |
|
8 |
Численность
лиц, впервые признанных инвалидами |
1,1 млн. |
|
9 |
Общая
численность инвалидов |
Более 13 млн. чел |
Уровень смертности в
России превышает уровень рождаемости в 1,3 раза. Особенно высока смертность
среди мужчин трудоспособного возраста.
Ежегодно среди
населения Российской Федерации регистрируется более 200 млн. различных
заболеваний, причем впервые диагностируются более 108,8 млн. заболеваний. Основными
заболеваниями являются болезни органов дыхания (26%), болезни системы кровообращения
(11%), болезни органов пищеварения (8%).
Инвалидность ежегодно
получают более 1,1 млн. (0,8%) граждан России.
Приведенные показатели
здоровья отрицательно сказываются на средней продолжительности жизни, которая в
2007 году составила 67,6 года, в том числе у мужчин — 61 год, у женщин — 73
года.
В рейтинге стран мира по средней
продолжительности жизни в 2007 году Россия заняла почетное 142 место
(http://www.yestravel.ru/world/rating).
Данная статистика
говорит о серьезных проблемах в организации системы охраны здоровья граждан
России.
2. Финансирование
здравоохранения
Ни одна система здравоохранения в мире не может обеспечить
равного доступа к услугам или равного качества услуг для всех. Ни одна система
в мире не может также удовлетворить все потребности. Общественная поддержка
политики охраны здоровья зависит от национальных особенностей восприятия и от
масштабов реализуемых программ.
Задачей финансирования национального здравоохранения
является оперативное и обоснованное управление финансовыми и материальными
ресурсами.
Общая сумма, накопленная для финансирования охраны здоровья
(каналы, по которым поступают средства, в данном случае не имеют значения),
должна быть в точности равна общей сумме, затраченной на охрану здоровья. Эта
сумма, в свою очередь, должна быть равна размеру дохода, заработанного (в
различных формах) теми, кто прямо или косвенно получил плату за поставки
медицинских услуг. Данное тождество размера накопленной суммы, размера расходов
и размера доходов — логическая необходимость, принципиально важная для
понимания системы финансирования здравоохранения.
Фундаментальное тождество выражается следующей формулой
[1]:
![]() =
= ![]()
![]() =
= ![]()
![]() ,
,
где
![]() ,
, ![]() ,
, ![]() ,
, ![]() — суммы, накопленные
благодаря налогообложению, социальному страхованию, платежам наличными или
сборам с пользователей и частным страховым премиям;
— суммы, накопленные
благодаря налогообложению, социальному страхованию, платежам наличными или
сборам с пользователей и частным страховым премиям;
![]() – вектор средних
цен, заплаченных за каждую из форм медицинских услуг;
– вектор средних
цен, заплаченных за каждую из форм медицинских услуг;
![]() – вектор общего
количества предоставленных или использованных услуг;
– вектор общего
количества предоставленных или использованных услуг;
![]() –
вектор количества вложений, использованных при предоставлении услуг;
–
вектор количества вложений, использованных при предоставлении услуг;
![]() – вектор ставок
оплаты вложений.
– вектор ставок
оплаты вложений.
Так, одним из элементов ![]() может быть количество
часов работы медицинской сестры; тогда соответствующим элементом
может быть количество
часов работы медицинской сестры; тогда соответствующим элементом ![]() будет средняя ставка
зарплаты за час работы.
будет средняя ставка
зарплаты за час работы. ![]() и
и ![]() соответствуют единицам,
характеризующим деятельность здравоохранения – таким, как визиты врача,
лечебные процедуры или лекарства.
соответствуют единицам,
характеризующим деятельность здравоохранения – таким, как визиты врача,
лечебные процедуры или лекарства.
Формирование и поддержание указанного тождества в российском
здравоохранении является искусством политиков и не входит в задачи настоящей статьи. Отметим лишь, что годовые затраты на здравоохранение в
России составляют 3% ВВП, то есть превысили в 2007 году 1 трлн. рублей, которые
формируют и осваивают функциональные компоненты государственной системы охраны
здоровья.
Функциональные компоненты могут быть определены как [1]:
¨
система
финансирования, которая включает сбор доходов, создание финансового пула и
выполнение закупок;
¨
система поставок персональных
медицинских услуг.
С финансовой точки зрения оказание медицинской помощи можно
представить в упрощенном виде как процесс движения средств, когда поставщики
медицинских услуг направляют средства здравоохранения на удовлетворение
потребностей больных, а больные или сторонние плательщики (например,
страховщики) направляют финансовые средства поставщикам (рис.1).
3.
Ключевое звено системы охраны здоровья
Задача здравоохранения
состоит в оказании эффективной медицинской помощи населению, включая
организацию медицинской профилактики и фармацевтические услуги.
В основе решения этой задачи
лежит взаимодействие врача и пациента. В результате этого взаимодействия
формируется персональная медицинская услуга.
Поставками этих услуг и занимается система здравоохранения. Однако
целенаправленной государственной политики информатизации этого процесса
(взаимодействия врача и пациента) в системе здравоохранения в настоящее время нет. Этим обстоятельством
можно объяснить отсутствие единого подхода к информатизации системы охраны
здоровья в России.


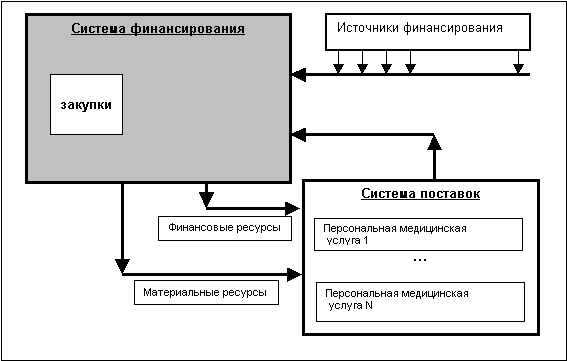
Рис. 1.
Функциональные компоненты системы здравоохранения.
Георгий Лебедев, заместитель директора по информационным
технологиям (ИТ) ФГУ «Центрального НИИ организации и информатизации
здравоохранения Росздрава» (ЦНИИ ОИЗ) РФ, недавно сообщил, что «единого подхода к разработке информационных систем нет. В каждом регионе все
службы, в том числе медицинские, подчиняются администрации главы региона, а
территориальные фонды обязательного медицинского страхования
— органам управления здравоохранения. Администрации городов
подчинены губернатору и, следовательно, разрабатывают свою идеологию, свою
политику, свои подходы к информационным системам, свои муниципальные целевые
программы по информатизации, которые никем не курируются и никаким образом не
связаны друг с другом в разных регионах».
Цели информатизации
здравоохранения, казалось бы, очевидны. Уровень знаний врача должен постоянно
повышаться. Врач должен постоянно получать информацию о новых методах
диагностики, новых методиках лечения и новых лекарственных препаратах. Врач
должен иметь возможность проведения оперативного консилиума со специалистами,
сталкиваясь со сложным случаем в своей практике. Наконец, врач остро нуждается
в уменьшении затрат времени на непроизводительные работы, связанные с
оформлением необходимых документов.
В свою очередь, пациент
должен быть готов предоставить врачу не только номер своего страхового полиса
(или необходимое количество денежных знаков), но и максимальную информацию о
текущем состоянии здоровья и истории болезней, то есть о специфических
свойствах своего организма.
Очевидно, что единый подход
к информатизации здравоохранения должен быть основан не на компьютерной
поддержке учета больничных коек, а на информатизации ключевого звена процесса
охраны здоровья – информатизации взаимодействия врача и пациента. Сохранение
и интегрирование информации о каждом факте взаимодействия врача с пациентом и
обеспечение оперативного доступа к этой информации позволит:
¨ уменьшить вероятность
врачебных ошибок;
¨ повысить качество оказания медицинских
услуг;
¨ принципиально изменить схему
управления системой здравоохранения, уменьшив число информационных посредников
и повысив, тем самым, эффективность управления;
¨ обеспечить оперативный сбор
объективной медицинской статистической информации;
¨ создать условия для
обоснованного целевого финансирования наиболее острых проблем здравоохранения;
¨ гарантировать надежный
контроль целевого использования средств на поставку персональных медицинских
услуг.
4. Информатизация
здравоохранения
Информатизация здравоохранения – это
процесс создания, развития и массового применения информационных средств и
технологий, обеспечивающий достижение и поддержание уровня информированности
субъектов здравоохранения, необходимого и достаточного для кардинального
улучшения охраны здоровья каждого гражданина России [4].
Процесс охраны здоровья в
России реализуется в результате взаимодействия следующих основных субъектов:
¨ медицинских менеджеров,
¨ медицинских экономистов и
бухгалтеров,
¨ медицинского персонала
(врачей, фельдшеров, медицинских сестер),
¨ обеспечивающего медицинского
персонала (санитарок, поваров, водителей и т.п.)
¨ пациентов.
В настоящее время усилия
государства сосредоточены на информатизации функции финансирования
здравоохранения, то есть деятельности медицинских экономистов и бухгалтеров.
В качестве типового примера
приведем результаты, проведенного нами в 2006 году, аудита состава и
технического состояния вычислительной техники в Санкт-Петербургском
государственном учреждении здравоохранения (ГУЗ) «Детская городская больница №
2 святой Марии Магдалины».
Число работников больницы, занятых лечебной практикой (от главного
врача до санитарки), составляет 374 специалиста, из них врачей – 91 (25,5%).
Обеспечивающий персонал – 95 человек (20,3%).
В больнице эксплуатируется
47 персональных компьютеров. Основная часть этих инструментов (21 компьютер –
44,7%) размещены в обеспечивающих подразделениях, таких как бухгалтерия, отдел
кадров, технический отдел и т.п. То есть, для лечебной практики используется в
среднем один персональный компьютер на четырех врачей. При этом “лечебные”
компьютеры не объединены в локальную сеть и не имеет быстрого канала для получения
информации из внешних источников. Этот информационный ресурс не способствует
уменьшению времени и повышению достоверности установления диагноза больного,
практически не участвует в повышении эффективности лечебного процесса. Кроме
того, следует отметить отсутствие какого-либо специализированного лицензионного
программного обеспечения для поддержки лечебного процесса.
Таких ГУЗ в Санкт-Петербурге
насчитывается 286, из них детских – 53 (18,5%).
Уровень оснащенности учреждений сферы
здравоохранения в России – как лечебно-профилактических, так и медицинских
образовательных – аппаратными средствами, специализированными информационными
ресурсами и системами приведен (данные ЦНИИ ОИЗ,
2007г.) в таблице 2.
Таблица 2
Оснащенность вычислительной
техникой учреждений здравоохранения России
|
Количество ЛПУ |
Оснащено СВТ |
Всего компьютеров |
Старые |
Новые |
Интернет |
Эл. почта |
|
16753 |
12853 |
231169 |
31301 |
199868 |
5666 |
6221 |
|
100% |
76% |
100% |
14% |
86% |
34% |
37% |
Средствами
вычислительной техники оснащено 76% лечебных учреждений. Фактически, это все
лечебные учреждения до уровня центральной районной больницы. При этом не
обсуждается качество этой техники и эффективность ее использования.
Что
касается участковых больниц, то средствами вычислительной техники оснащена
меньшая их часть.
Но
даже в этом недостаточном объеме вычислительной техники менее 50% обеспечивают
поддержку собственно лечебной работы.
Компьютеры
в здравоохранении используются для автоматизации деятельности лечебно-профилактических
учреждений (ЛПУ) в области обязательного медицинского страхования, ведения
взаиморасчетов. Практически во всех регионах территориальные фонды
обязательного медицинского страхования профинансировали оснащение ЛПУ компьютерной
техникой и закупку необходимого для решения задач фонда программного обеспечения.
Поэтому на сегодняшний день можно считать автоматизированными все процедуры,
связанные с деятельностью фонда обязательного медицинского страхования, а
именно:
1.
выполнение взаиморасчетов по медобслуживанию пациентов,
2.
учет взаимоотношений в системе дополнительного лекарственного обеспечения,
3.
сбор медицинской статистики.
Сейчас
идет процесс автоматизации взаиморасчетов по дополнительной диспансеризации.
Нельзя
недооценивать работы по учету материальных и финансовых средств в системе
здравоохранения, но следует констатировать, что процесс информатизации
собственно охраны здоровья находится в самом начале пути.
5. Подход к
информатизации системы здравоохранения
Предлагаемый подход к
информатизации системы охраны здоровья опирается на принципы работы иммунной
системы человека, которая успешно решает задачи «охраны здоровья» ![]() живых клеток
организма.
живых клеток
организма.
Исследованием вычислительных
возможностей иммунной системы занимается иммунокомпьютинг – новое
научно-техническое направление, использующее в моделях сложных систем методы
обработки информации специализированными молекулами белков и иммунными сетями
[6,7].
В настоящей статье термин
«иммунокомпьютинг» (искусственная иммунная система) используется как синоним
словосочетания «информационная система (ИС)
здравоохранения, обладающая специальными свойствами». Эти специальные
свойства, по нашему убеждению, непременно будут приобретены в результате
эволюции ИС здравоохранения (насыщения компьютерной, телекоммуникационной
техникой и соответствующими технологиями). Суть этих свойств в том, что
выполняются условия полноты и замкнутости информационных потоков о состоянии
здоровья пациентов.
Применительно к проблеме
информатизации здравоохранения выделим следующие принципы иммунокомпьютинга
[6]:
- сетевой принцип
организации информационной структуры,
- принцип дублирования
информации,
- постоянный и активный
характер контроля состояния пациентов,
- лояльность пациента к
системе охраны здоровья, которая выражается в том, что инициатива выдачи
достоверного сообщения о нарушении структуры или исполняемых функций
принадлежит пациенту,
- формирование коллективной
памяти об эффективных способах профилактики и борьбы с заболеваниями.
Реализация указанных
принципов предполагает предоставление каждому гражданину России и каждому
лицензированному врачу персонального выделенного сетевого информационного
ресурса в общегосударственном информационном пространстве. Кроме того, каждый
врач должен быть оснащен персональными средствами информационной поддержки,
которые способны обеспечить интегрирование его опыта и знаний, а также оперативный
доступ к общим информационным ресурсам.
В России проживает более 142 млн. граждан, каждый из которых
обладает законным правом стать клиентом системы здравоохранения. Распределение состава
населения России по возрастным группам (с интервалом 5 лет) приведено на рис.2.
Профессионально занимаются охраной здоровья граждан России более 700 тыс.
врачей.
Задача информатизации
ключевого звена здравоохранения – процесса взаимодействия врача и пациента, не
может быть решена для всех участников процесса одновременно. Необходимо
определить стратегию поэтапного внедрения предлагаемой технологии.
Первый этап должен быть
выбран так, чтобы, во-первых, задача в целом могла быть решена в обозримый период
и, во-вторых, каждый этап должен приносить ощутимый целевой и экономический
эффект.
Для реализации первого этапа
информатизации процесса взаимодействия врача и пациента следует выбрать
наиболее перспективные категории участников этого процесса (субъекты системы
здравоохранения).
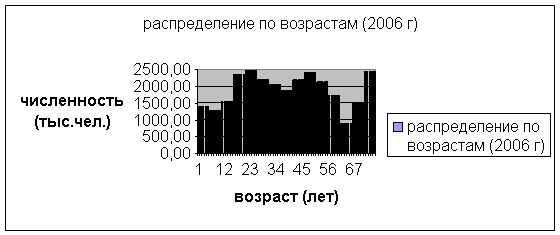
Рис. 2.
Распределение по возрастам населения России в 2006
году.
На наш взгляд, такими
категориями являются, с одной стороны, выпускники медицинских ВУЗов – дипломированные
(лицензированные) врачи и, с другой стороны, граждане России, родившиеся в
текущем году.
Очевидно, что основные
затраты на решение проблемы информатизации указанных категорий субъектов
здравоохранения должно взять на себя государство. Объем этих затрат должен
рассчитываться из известных статистических данных на текущий год: числа молодых
врачей и числа родившихся граждан.
Технологической и
инфраструктурной основой единого подхода к информатизации здравоохранения может
служить национальная составляющая сети Интернет (рис. 3). Персональные
выделенные сетевые ресурсы врача и пациента должны быть построены на основе
типовых (единых для информационной системы здравоохранения) Web и Grid
сервисов, что обеспечит управляемость сетью персональных информационных
ресурсов (ИР).
В результате взаимодействия врача и пациента должна
формироваться и сохраняться минимально необходимая информация, на основе
которой могут быть вычислены все параметры лечебного процесса от диагноза до
стоимости медицинской услуги. Информация должна сохраняться в 3-х экземплярах:
в базе пациента, базе врача и в базе фонда ОМС. Структура этой информации
должна быть унифицирована и содержать следующие компоненты:
1.
идентификатор
врача,
2.
идентификатор
пациента,
3.
время
начала приема,
4.
список
назначений,
5.
время
окончания приема.
Целью предлагаемого подхода
к информатизации здравоохранения является формирование в течение 15-20 лет
национальной информационной сети охраны здоровья и внедрение современной
информационной технологии ее функционирования, которая обеспечит сбор и
обработку всей необходимой и достаточной информации для оптимизации затрат на
здравоохранение и повышение эффективности лечебной работы.
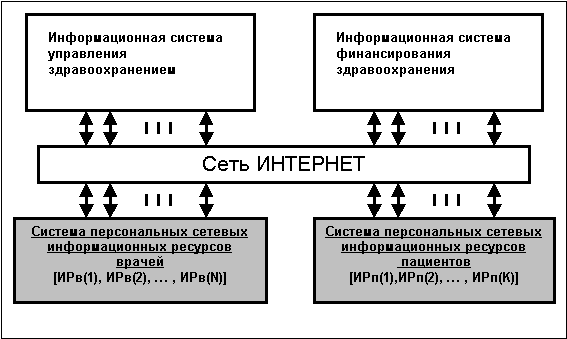
Рис. 3.
Схема взаимодействия компонентов системы
здравоохранения.
6.
Персональный сетевой информационный ресурс врача
Молодой врач, выпускник
медицинского ВУЗа, – это наиболее подготовленная, с позиций внедрения методов
информатизации, категория субъектов системы охраны здоровья. С другой стороны,
это наиболее слабое звено в системе охраны здоровья, которое особенно остро
нуждается в информационной поддержке из-за недостатка практического опыта.
Информационная поддержка
молодого врача должна быть обеспечена государством в форме гарантий постоянного
эффективного доступа в информационную сеть системы здравоохранения
(национальное и международное информационное пространство здравоохранения) и в
форме долгосрочного кредита выпускнику медицинского ВУЗа, который может
выдаваться одновременно с вручением диплома (лицензии). Кредит необходим для
покрытия затрат на приобретение современных инструментов информационной поддержки,
необходимых для эффективной лечебной практики. В состав этих инструментов должны
входить: персональный (личный) компьютер (ноутбук) с соответствующим программным
обеспечением, личное средство мобильной связи, обеспечивающее круглосуточный
оперативный доступ к глобальной сети здравоохранения. Кроме того, государство
должно взять на себя затраты на открытие и хостинг персонального сайта
лицензированного врача, который должен быть оснащен типовой программной
поддержкой на основе Web и Grid сервисов.
Персональный сетевой
информационный ресурс врача предназначен для:
1.
Обеспечения
надежного постоянного доступа врача к общегосударственным и мировым
информационным источникам здравоохранения;
2.
Снижения
риска выработки неправильного диагноза и плана лечения;
3.
Фиксации
результатов взаимодействия с пациентом и формирования личной истории
врачевания;
4.
Информирования
финансирующих и статистических государственных органов о фактах оказания
медицинских услуг и новых назначениях (заявкок на дополнительные медицинские услуги);
5.
Участия
в формировании коллективной памяти эффективных методов лечения;
6.
Уменьшения
непроизводительных затрат времени на оформление документов, необходимых в
лечебной практике;
7.
Получения
директивной и методической информации.
Информация, накапливаемая в
выделенном ИР врача, многократно дублируется в распределенной системе данных.
История личного врачевания
хранится как в базе размещенной в личном компьютере (ноутбуке), так и базе
персонального сетевого ИР врача. Репликация (сведение) этих баз данных должна
происходить при каждом подключении к сети, что будет способствовать надежному
хранению и постоянному повышению степени защищенности информации. Кроме того,
полная информация ИР врача может быть восстановлена из фрагментов, хранящихся в
персональных сетевых информационных ресурсах пациентов, которым были оказаны
медицинские услуги данным врачом. Структурная целостность ИР врача может быть
проверена по данным из баз финансовых и статистических органов, в которых автоматически
фиксируются факт и результаты взаимодействия врача и пациента.
Типовое программное
обеспечение ИР врача должно обеспечивать:
¨
эффективную
работу по формированию документов лечебной практики;
¨
эффективное
подключение к глобальной сети как по проводной, так и беспроводной схеме;
¨
репликацию
(сведение) личной базы данных, хранящейся в личном компьютере, с ее образом в
сети;
¨
эффективные
способы защиты информации.
Фрагмент состава хранимых
данных в ИР врача может быть описан средствами формальной грамматики, в которой
терминальные символы выделены жирным шрифтом, знак │– означает «или», многоточие «…» –
незавершенность определения (рис.4.). 
Рис. 4. Фрагмент грамматики,
описывающий структуру данных ИР врача.
В 2000 году президент США
официально сообщил о том, что в стране из-за ошибок врачей ежегодно умирает до
100000 человек. Такой официальной статистики в России нет. Ущерб от подобных
потерь оценить невозможно. Но в стране должен существовать оперативный способ
идентификации врачебных ошибок и оперативного доведения этой информации до
всего врачебного сообщества с целью уменьшения их вероятности возникновения.
Информация, накапливаемая в ИР врача, позволит решать эту задачу в государственном
масштабе и с должной оперативностью.
Персональный ИР врача должен
быть максимально приближен к источникам, обеспечивающим информационную поддержку
функции финансирования здравоохранения. В связи с этим функцию хостинга
персональных сетевых ИР врача данного региона целесообразно решать на базе
вычислительных и телекоммуникационных средств территориального фонда обязательного
медицинского страхования (или территориального фонда социального страхования).
7. Персональный сетевой информационный ресурс пациента
Рождение нового гражданина
России связано с возникновением обязательств государства по охране его
здоровья, которые зафиксированы в основном законе – конституции России. Поэтому
государство обязано и заинтересовано в предоставлении новому гражданину полиса
обязательного медицинского страхования и оценке его здоровья уже в первые три
дня его жизни.
Персональный сетевой
информационный ресурс пациента предназначен для:
1.
Хранения
данных о страховании здоровья и жизни пациента;
2.
Интегрирования
антропометрической и генетической информации пациента;
3.
Интегрирования
данных о состоянии здоровья пациента;
4.
Сохранения
данных об истории болезней пациента;
5.
Информирования
финансирующих и статистических государственных органов о фактах оказания
медицинских услуг и заявках на новые услуги;
6.
Периодической
автономной оценки состояния здоровья на основе накопленных данных;
7.
Формирование
запросов на оказание экстренных медицинских услуг.
По нашему мнению ИР пациента
до совершеннолетия пациента должен финансироваться в полном объеме государством
и находиться под управлением системы здравоохранения, то есть под управлением
государства, которое должно гарантировать надежность хранения и защиты этой
информации.
Право иметь копию ИР
пациента на личном компьютере пациента и возможность управлять информацией в
рамках заданного программного обеспечения должно быть определено законом и
связано с моментом превращения гражданина России в налогоплательщика. До этого
момента ИР пациента должен быть доступен только из сети системы
здравоохранения.
Структура данных ИР пациента
приведена на рис.5.
ИР пациента, как и ИР врача,
должен быть максимально приближен к потокам информации, связанным с
обеспечением информационной поддержки функции финансирования здравоохранения.
Для этого целесообразно использовать провайдера, который выполняет свои функции
на базе вычислительных и телекоммуникационных средств территориального фонда
обязательного медицинского страхования (или территориального фонда социального
страхования) и обеспечивает хостинг персональных ИР пациента, проживающих в
данном регионе.

Рис. 5. Фрагмент грамматики,
описывающий структуру данных ИР пациента.
8. Пример
использования ИР врача и пациента
Онлайновое
приложение для формирования медицинской услуги (ИР врача) получает информацию
о запросе от стороннего Web-сервиса (ИР пациента) и предоставляет ее
врачу. Врач может выбрать ту информацию, которая его заинтересовала, и
запросить более детальную информацию. Онлайновая региональная медицинская
служба использует один из сторонних Web-сервисов для получения этой информации.
После того, как
врач выбрал данные для диагноза, он формирует и фиксирует собственный диагноз и
делает назначения – заказ на дополнительную медицинскую услугу. Онлайновое
приложение использует один из своих внутренних процессов для записи диагноза в
ИР врача и пациента. Затем онлайновое приложение для формирования медицинской
услуги просит врача подтвердить диагноз и назначения, после чего устанавливает
определенный период, в течение которого врач должен подтвердить свой решение.
Если этого не будет сделано в течение, например, минуты, то врач получает
уведомление о том, что время истекло.
После
подтверждения решения врача онлайновое приложение для формирования медицинской
услуги фиксирует услугу данного врача в ИР врача и пациента и формирует заявку
на необходимую внешнюю услугу. Для этого оно использует один из существующих
сторонних Web-сервисов. Оно использует один Web-сервис для проверки лицензии
врача, а другой - для верификации и выдачи запроса на дополнительную
медицинскую услугу. Оба этих шага
должны быть обработаны как логическая единица всей работы; сбой одного из
сервисов приведет к тому, что врач получит сообщение о невозможности выполнить
операцию. Если лицензия врача успешно проходит проверку, а услуга
выполнима, онлайновое приложение фиксирует назначение и поставку медицинской
услуги данным врачом. Врач может размещать более одной заявки на дополнительные
услуги; каждая из них будет обрабатываться как отдельная логическая единица.
Для того чтобы
увеличить число информационных каналов оказания медицинских услуг и иметь
возможность сотрудничать с другими региональными системами, онлайновая
региональная медицинская компания может представить приложение «Поставка медицинской
услуги» как Web-сервис. В случае простого Web-сервиса шаги, перечисленные выше,
могут быть преобразованы ("мэппированы") в операции в WSDL-файле (Web
Services Description Language - WSDL). Используя программное обеспечение для
Web-сервисов, например, редактор Microsoft VBA или внешнее приложение,
вызывающее Web-сервис, врач может вызывать эти операции, описанные на WSDL, для
того, чтобы фиксировать поставку медицинской услуги. При этом он продает
собственную услугу и заказывает необходимую внешнюю, то есть отвечает и за
продажу собственной услуги и за заказ сторонней медицинской услуги (направление
к другим специалистам, проведение конкретных обследований, оперативное
вмешательство, состав фармацевтических препаратов и т.п.).
При
агрегировании нескольких сервисов для создания составного сервиса поставки
медицинских услуг они должны иметь общий контекст. Элемент контекста
(<context>) формирует среду для выполнения определенных действий. Он
также следит за тем, чтобы набор действий выполнялся как единая группа и чтобы
все действия в рамках контекста могли иметь общий набор деклараций,
исключительных событий и свойств транзакций.
Определение
контекста имеет локальные свойства и определения локальных процессов. Локальные
свойства доступны только для действий, выполняемых в рамках этого контекста.
Определения локальных процессов указывают именно те процессы, которые могут
быть инициированы в рамках данного контекста. Для того чтобы вызвать внутренний
процесс или осуществить его генерацию, он должен находиться в рамках такого
контекста, где видимы определения локальных процессов.
В листинге,
приведенном ниже, определение локального процесса имеет различные контексты для
поставки и заявки медицинской услуги. Если в процессе покупки услуги случается
ошибка, то она не выходит за рамки этого процесса. А, например, если контексты
не определены, то ошибка в процессе поставки может прервать доступ врача к
Web-сервису вместо того, чтобы перенаправить это состояние в состояние заявки
дополнительной услуги. Ниже приведен фрагмент определения WSCI (Web Service
Choreography Interface - WSCI) (рис. 6):
![Подпись: <context>
<foreach select="ns1:arrayOfStockList/leg[position()>1]">
<process name = "ПоставкаМедУслуги" instantiation = "other">
<action name = " ПоставкаМедУслуги "
role= "tns:врач"
operation= "tns: поставкаМедУслуги ">
</action>
</process>
</foreach>
<process name = " ПодтверждениеПоставкиМедУслуги " instantiation = "other">
<action name = " ПодтверждениеПоставкиМедУслуги "
role= "tns:врач"
operation= "tns:подтверждениеПоставкиМедУслуги" >
<context>
<foreach select="ns1:arrayOfStockList/leg[position()>1]">
<process name = "ПоставкаМедУслуги" instantiation = "other">
<action name = " ПоставкаМедУслуги "
role= "tns:врач"
operation= "tns: поставкаМедУслуги ">
</action>
</process>
</foreach>
<process name = " ПодтверждениеПоставкиМедУслуги " instantiation = "other">
<action name = " ПодтверждениеПоставкиМедУслуги "
role= "tns:врач"
operation= "tns:подтверждениеПоставкиМедУслуги" >
<correlate correlation = "
defs:ПоставкаКорректна" instantiation= "true" />
</action>
<exception>
<onTimeout property = "tns:контрольВремени"
type= "длительность"
reference="tns: ПоставкаМедУслуги@end">
<compensate transaction = "tns: ВозвратПоставкиМедУслуги "/>
</onTimeout>
</exception>
</process>
<process name="ЗаказОплаты" instantiation="other">
<action name = "ФормированиеТранзакции"
role= "tns:врач"
operation= "tns:ФиксакияУслугиВрача" >
</action>
</process>
<exception>
<onMessage>
<action name = " возвратПоставкиМедУслуги "
role= "tns:врач"
operation= "tns:прекращениеПоставкиМедУслуги">
</action>
<fault code = "tns:поставкаНЕвозможна"/>
</onMessage>
</exception>
</context>](./blum-1.files/image040.gif)
Рис. 6 . Пример элемента контекста формирования информации о поставке медицинской услуги
9. Оценка затрат на реализацию первого этапа
информатизации
На первом этапе реализации
предлагаемой концепции информатизации здравоохранения должна быть реализована
технология внедрения персональных сетевых информационных ресурсов врача и
пациента для двух категорий граждан: молодых врачей – выпускников медицинских
ВУЗов и новорожденных граждан России.
Основной объем годовых
финансовых вложений в эту программу складывается из суммы целевых долгосрочных кредитов,
суммы затрат на типовое программное обеспечение ИР врача и пациента, а также
суммы затрат на хостинг соответствующих сайтов. Проведем оценку затрат на
основе цен, актуальных в 2007 году.
Целевой долгосрочный (сроком
на 3-5 лет) кредит выделяется молодому врачу для приобретения необходимого
личного оборудования и лицензионного типового программного обеспечения, а
именно:
– персональный компьютер
(ноутбук) – 22000 руб.,
– мобильный телефон с
возможностью подключения к сети – 3000 руб,
– пакет типового ПО ИР врача –
5000 руб.
Общая сумма кредита для
10 000 выпускников составит 300 млн. руб. Поскольку в оценке
использовались розничные, а не оптовые цены, то реальный объем вложений может
быть снижен минимум на 20%, т.е. составит 240 млн. руб.
Суммарные годовые затраты на
размещение, хостинг и доступ к сайту врача можно оценить как 400*12*10000=48
млн. руб.
Суммарные годовые затраты на
размещение, хостинг и доступ к персональному ИР пациента можно оценить как
400*12* 1457400=6,9 млрд. руб.
Таким образом, пессимистическая
оценка объема вложений на реализацию первого этапа информатизации здравоохранения
должна составить – 7,24 млрд. руб, т.е. около 0,8% от годового бюджета
здравоохранения.
Оптимистическая оценка будет
получена после расчета экономических эффектов от внедрения предлагаемой
информационной сети.
10.
Математическая модель информатизации здравоохранения
Для прогноза
ожидаемых результатов информатизации необходима математическая модель данного
целенаправленного процесса.
В
качестве модели информатизации системы здравоохранения, в которой должна быть
проинтегрирована информация о работе более чем 16 тысяч
лечебно-профилактических учреждений, которые, в свою очередь, объединяют почти
700 тыс. врачей, предлагается вероятностная сетевая модель ![]() с вероятностной
структурой и случайными параметрами. Это
сеть, у которой как ориентированный граф, так и заданная на нем функция
являются случайными.
с вероятностной
структурой и случайными параметрами. Это
сеть, у которой как ориентированный граф, так и заданная на нем функция
являются случайными.
К
данным сетевым моделям относятся сети вида [4]:
![]()
![]()
![]()
где
![]() – случайная функция, заданная на
случайных множествах вершин и дуг сетевой модели;
– случайная функция, заданная на
случайных множествах вершин и дуг сетевой модели;
![]() – детерминированное множество
вершин сетевой модели;
– детерминированное множество
вершин сетевой модели;
![]() – детерминированное множество
дуг сетевой модели;
– детерминированное множество
дуг сетевой модели;
![]() – случайное множество вершин
сетевой модели;
– случайное множество вершин
сетевой модели;
![]() – случайное множество дуг
сетевой модели.
– случайное множество дуг
сетевой модели.
Предложенная модель
реализуется с помощью методики и алгоритмов прогнозирования состояния, темпов и
хода информатизации, которые представляют собой конкретную реализацию метода
обработки результатов наблюдений сложного стохастического процесса. Главной
особенностью рассматриваемой методики является применение иерархической системы
сетевых моделей с вероятностной структурой для моделирования исследуемого
процесса и использование набора правил для выработки и принятия решения при
оценивании состояния и прогнозировании хода моделируемого процесса по
результатам совместного анализа системы сетевых моделей и данных об этом
процессе, полученных при наблюдении за ним в течение некоторого промежутка
времени.
Основными этапами данной методики являются:
¨ построение исходной системы моделей прогнозируемого процесса;
¨ подготовка данных для прогнозирования;
¨ проверка соответствия входных данных и исходной модели прогнозируемого процесса;
¨ определение текущего состояния и хода прогнозируемого процесса.
На первом этапе по априорным данным строится исходная иерархическая
система сетевых моделей с вероятностной структурой, отражающая знания и
представления об информатизации до получения результатов наблюдения за этим
процессом.
На втором этапе при подготовке данных для прогнозирования производят
анализ исходной системы моделей, включающий оценку продолжительности
мероприятий, входящих в исходную систему моделей, и расчет параметров этой
системы моделей, а также подготовку входных данных по результатам наблюдений за
прогнозируемым процессом на заданном интервале наблюдения.
11. Оценка
качества результатов информатизации
Оценка качества результатов
и эффективности информатизации здравоохранения должна производиться с помощью
интегральных или частных показателей, позволяющих прямо или косвенно оценить
результативность, ресурсоемкость, оперативность и эффективность процесса
информатизации.
Показатели результативности
должны позволять количественно или качественно оценивать [4]:
¨
уровень информированности врача и пациента,
необходимый для обеспечения эффективного лечения;
¨
текущий уровень
информированности врача и пациента, обеспечиваемый в ходе информатизации;
¨
объем и качество региональных и федерального
информационного фонда здравоохранения, возможность использования российского и мирового
информационных фондов здравоохранения;
¨
возможность доступа врача и пациента региона к
региональным, российскому и мировому информационным фондам;
¨
степень развития и качество информационной
инфраструктуры здравоохранения и ее элементов;
¨
степень подготовки врача и пациента региона к
использованию информационных средств и технологий, включая уровень компьютерной
грамотности и информационной культуры, а также готовность жителей региона к
восприятию предоставляемой информации;
¨
степень
удовлетворения и развитости информационных потребностей врача и
пациента региона в ходе информатизации.
Показатели ресурсоемкости должны
позволять оценивать затраты на информатизацию здравоохранения всех видов ресурсов,
в том числе материальных, энергетических, информационных, людских и т.д., кроме
временных. Стоимостная или натуральная форма показателей выбирается в
зависимости от целей оценивания.
Оценка оперативности информатизации
здравоохранения должна производиться с использованием показателей, позволяющих оценить
временные затраты на информатизацию.
Выбор показателей результативности,
ресурсоемкости и оперативности должен быть хорошо обоснован. На базе выбранных
показателей формулируются критерии, позволяющие выработать суждения о качестве
и эффективности информатизации по результатам контроля этого процесса.
Показатели эффективности должны позволять
оценивать возможность достижения целей информатизации при реализации ее
конкретных вариантов, сравнивать оцениваемые варианты и выбирать из них
наиболее рациональные.
Показатели качества следует применять при
оценке состояния и результатов информатизации, а показатели
эффективности – при контроле хода информатизации.
Необходимо отметить, что использование
только показателя экономической эффективности для оценки качества и эффективности
информатизации здравоохранения не позволяет правильно оценить ход и результаты
информатизации хотя бы потому, что не все составляющие показателей качества и
эффективности могут быть корректно представлены в стоимостной форме.
12. Заключение
Естественный процесс
оснащения российских врачей современными средствами информационной поддержки,
направленный на повышение эффективности и качества лечебной работы, а также на
снижение вероятности врачебных ошибок – может и должен приобрести форму и
статус государственной политики. Если во главу угла информатизации будет
поставлена задача информационной поддержки процесса взаимодействия врача и
пациента, то эта работа с необходимостью приведет к реализации единого подхода
к информатизации системы охраны здоровья граждан России.
Литература
|
1. |
Финансирование
здравоохранения: альтернативы для Европы. // Под ред. Моссиалос Э., Диксон
А., Фигерас Ж., Кутцин Д./ Пер. с англ. – М.:Издательство «Весь Мир», 2002. 352 с. |
|
2. |
Kutzin, J. A descriptive framework for country_level
analysis of health care financing arrangements. // Health Policy, 56(3): 2001, С. 171-204. |
|
3. |
Murray, C.J. and Frenk, J. A framework for assessing
the performance of health systems //
Bulletin of the World Health Organization, 78(6): 2000. С. 717-731 |
|
4. |
Юсупов Р.М., Заболотский В.П. Научно-методологические основы
информатизации. СПб.: Наука, 2000. 455 с. |
|
5. |
Блюм В.С., Заболотский В.П.
Особенности обеспечения информационной безопасности в биологических системах.
Труды конференции «Информационная безопасность регионов России», СПб., 2005. C
71-77. |
|
6. |
Блюм В.С., Заболотский
В.П. Иммунная система и иммунокомпьютинг.
Математическая морфология.
Электронный математический и
медико-биологический журнал. (том 6 выпуск 4 2007). зарегистрировано
29.01.2008 под номером 0420700004/0039. |
|
7. |
Tarakanov A. O., Skormin V. A.,
Sokolova S. P. Immunocomputing: Principles and Applications. New York.:
Springer, 2003. 230 р. |
The formation of a common information space of Health
Blum V. S., Zabolotski V. P.
The main process in system of protection of
health - interaction of the doctor and the patient. The uniform approach to information
of public health services on the basis of modern GRID is offered to technology
which consists in creation Web and Grid the services providing information
support of interaction of the doctor and the patient and integration of the
appropriate data. The sum of the distributed data formed as a result of
interaction is necessary and sufficient for the decision of the majority of
information problems of public health services. The approach bases on
principles immunocomputing and is based on purposeful formation of individual
network information resources for each citizen of Russia, the potential client
of system of public health services, and each licensed doctor. The base
structure of personal network resources of the doctor and the patient is offered.
The order of stage-by-stage introduction of personal network resources is
considered. The estimation of expenses for the first stage of introduction of
an information network is executed. The mathematical model of information of
public health services and technique of an estimation of results of information
is offered. — Bibl. 7 items.
Key words: information of public health, immunocomputing.
1,2Россия, С-Петербург,
Санкт-Петербургский институт информатики и
автоматизации РАН
СПИИРАН
14-я линия ВО, д. 39,
Санкт-Петербург, 199178
Поступила в редакцию 28.11.2008.